⚕ Information importante
Ce contenu est fourni à titre informatif et ne constitue pas un avis médical. Consultez un professionnel de santé qualifié pour toute décision concernant votre santé.
Sophie, enseignante de 52 ans à Nice, souffre depuis 18 mois de douleurs persistantes à la hanche. Son médecin traitant l’a orientée vers un rhumatologue, mais le délai d’attente s’allonge. Lorsqu’elle décroche enfin une consultation, le diagnostic tombe en cinq minutes, sans qu’on lui explique vraiment les alternatives. On lui parle de prothèse, de rééducation, mais rien sur la façon dont le parcours sera adapté à son rythme de vie, à son métier physiquement exigeant ou à son souhait de reprendre la randonnée. Cette standardisation du parcours de soins orthopédique, observable dans de nombreux établissements, néglige une donnée essentielle : chaque patient présente une situation clinique, des objectifs et des contraintes uniques. Pourtant, les études démontrent qu’un parcours vraiment personnalisé améliore significativement les résultats post-opératoires et réduit les complications. Alors pourquoi cette personnalisation reste-t-elle l’exception plutôt que la norme pour les pathologies du genou et de la hanche ?
Parcours de soins standardisé : les limites pour le genou et la hanche
Les chiffres parlent d’eux-mêmes. Selon l’étude nationale publiée dans la Revue de Chirurgie Orthopédique 2023, une croissance de 32,2 % des actes d’arthroplasties du genou a été recensée entre 2012 et 2018. Le taux d’incidence a bondi de 98,5 à 152,9 interventions pour 100 000 habitants, soit une hausse de 55 % en quelques années. Cette explosion de la demande, couplée aux projections à 2050 qui prévoient une augmentation exponentielle, crée une pression organisationnelle massive sur le système de soins. Résultat : la standardisation des parcours devient la réponse par défaut.
Avant d’explorer en détail cette problématique, voici les 4 priorités immédiates à retenir :
Vos 4 priorités pour un parcours vraiment adapté :
- Exigez un diagnostic détaillé avec explication claire des options thérapeutiques (conservateur ou chirurgie)
- Vérifiez que le protocole post-opératoire sera adapté à votre profil (âge, activité, objectifs de reprise)
- Assurez-vous d’un suivi structuré avec contacts réguliers après l’intervention
- Privilégiez les praticiens intégrant les innovations (ambulatoire, suivi digital, coordination kiné-chirurgien)
L’ampleur de cette croissance se mesure précisément :
32,2%
Augmentation des prothèses du genou en France entre 2012 et 2018
Prenons une situation classique : un patient de 58 ans souffrant d’arthrose de hanche consulte son médecin traitant, obtient une orientation vers un spécialiste après plusieurs semaines d’attente, passe une IRM, puis découvre lors d’une consultation de quinze minutes qu’une prothèse totale de hanche est recommandée. Le protocole post-opératoire ? Identique pour tous les patients du service, sans distinction entre un artisan du bâtiment devant reprendre son activité physique intense et un retraité sédentaire. L’absence d’évaluation individualisée conduit souvent à des situations inadaptées : délai de récupération sous-estimé, rééducation générique inefficace, ou absence de suivi rapproché en cas de comorbidités.

La pratique médicale montre que cette standardisation excessive génère plusieurs frictions. D’abord, le manque de temps consacré à l’explication du diagnostic laisse le patient anxieux et insuffisamment informé pour prendre une décision éclairée. Ensuite, l’absence de discussion sur les critères de choix entre traitement conservateur et chirurgie prive certains patients d’alternatives potentiellement efficaces. Enfin, le suivi post-opératoire espacé et impersonnel augmente le risque de complications non détectées et ralentit la récupération fonctionnelle.
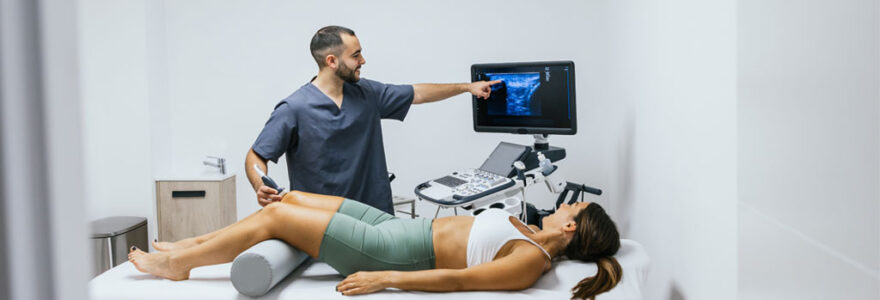
Face à cette réalité, des praticiens développent une approche différente. À Nice, le parcours proposé par Dr. Ripoll illustre cette logique de personnalisation : dès la première consultation, un temps d’examen clinique approfondi permet d’analyser les imageries en détail et d’expliquer clairement le diagnostic. Les options thérapeutiques sont discutées en fonction des objectifs du patient, qu’il s’agisse de reprendre une activité sportive intense ou simplement de retrouver une mobilité quotidienne sans douleur. Cette démarche, qui intègre également un suivi digital structuré via la plateforme Orthense, transforme radicalement l’expérience patient et optimise les résultats cliniques.
Les trois piliers d’un parcours vraiment personnalisé
Un parcours de soins orthopédique efficace repose sur trois fondations solides, souvent négligées dans les circuits standardisés. La différence entre un protocole générique et une prise en charge sur-mesure se mesure concrètement sur la qualité de la récupération, la satisfaction du patient et la prévention des complications.
Le diagnostic ne se limite pas à identifier une pathologie sur une IRM. Il implique une évaluation globale : antécédents médicaux, niveau d’activité physique, objectifs de reprise, contraintes professionnelles, état des tissus environnants. Un diagnostic personnalisé prend en compte le GIR fonctionnel du patient (pour les seniors), les comorbidités (diabète, troubles cardiovasculaires), et les attentes réalistes à moyen terme. Cette phase initiale conditionne toute la suite : si le praticien ne comprend pas que son patient est un sportif amateur souhaitant reprendre le trail en montagne, le protocole proposé sera inadapté dès le départ. Une consultation initiale approfondie nécessite un temps significativement supérieur à une consultation standard, permettant l’analyse détaillée des imageries et la discussion des options thérapeutiques.
L’option chirurgicale n’est jamais une évidence absolue. Selon le dispositif encadré par l’Assurance Maladie pour l’orientation SSR, la prothèse totale du genou ne nécessite pas systématiquement une hospitalisation en SSR pour un patient justifiant de soins de masso-kinésithérapie. Cette nuance réglementaire illustre une réalité clinique : la personnalisation commence par le choix même du traitement et de son format (ambulatoire, hospitalisation classique, SSR).
Un parcours personnalisé impose au praticien de présenter plusieurs scénarios. Pour une gonarthrose débutante, le traitement conservateur (infiltrations, rééducation ciblée, adaptation de l’activité physique) peut différer la chirurgie de plusieurs années. Pour une coxarthrose avancée chez un patient actif, la prothèse totale de hanche en ambulatoire devient l’option optimale si les critères d’éligibilité sont réunis. Cette décision partagée, fondée sur des critères objectifs et les préférences du patient, marque la rupture avec le protocole unique.
Le suivi après intervention détermine la qualité de la récupération. Les données de les indicateurs IQSS 2024 publiés par la Haute Autorité de Santé mesurent précisément les complications post-opératoires (événements thrombo-emboliques, infections du site opératoire) établissement par établissement. Cette transparence publique, diffusée via QualiScope, objective l’importance d’un suivi rigoureux pour prévenir ces risques.
Un suivi structuré intègre plusieurs éléments : consultations de contrôle à J+7, J+30, J+90 avec examen clinique, coordination directe entre chirurgien et kinésithérapeute pour adapter le protocole de rééducation, et détection précoce des signaux d’alerte (douleur anormale, œdème persistant, limitation de mobilité). Les innovations digitales, comme les plateformes de suivi patient, permettent aujourd’hui un contact permanent entre les consultations physiques. Le patient peut transmettre des photos, poser des questions, recevoir des ajustements de protocole en temps réel. Cette continuité du lien thérapeutique réduit l’anxiété post-opératoire et améliore l’observance des exercices de rééducation.
Un parcours de soins personnalisé se distingue d’un parcours standardisé sur plusieurs critères concrets, mesurables dès la première consultation. Le tableau ci-dessous compare ces deux approches sur 5 dimensions clés pour objectiver la différence de prise en charge.
| Critère | Parcours standard | Parcours personnalisé |
|---|---|---|
| Durée consultation initiale | Courte (souvent <20 min) | Approfondie (≥30 min) |
| Explication des options thérapeutiques | Sommaire, solution unique proposée | Détaillée, plusieurs scénarios discutés |
| Adaptation du protocole post-opératoire | Identique pour tous les patients | Ajusté selon profil, objectifs, comorbidités |
| Fréquence du suivi | Contrôles espacés (J+30, J+90) | Suivi rapproché (J+7, J+30, J+90) + contact digital continu |
| Coordination avec la rééducation | Prescription générique, peu de retour kiné | Coordination étroite chirurgien-kiné, ajustements réguliers |
Ces différences structurelles impactent directement la qualité de la récupération post-opératoire. Un suivi rapproché permet de détecter précocement les complications potentielles (infection du site opératoire, événements thrombo-emboliques, limitation de mobilité) et d’ajuster le protocole de rééducation en temps réel. La coordination entre chirurgien et kinésithérapeute, facilitée par les outils digitaux, transforme le parcours d’une succession d’étapes cloisonnées en un continuum fluide où chaque acteur intervient de manière synchronisée.
Cette logique de personnalisation ne relève pas du luxe médical, mais d’une exigence de pertinence des soins. Les indicateurs de qualité publiés par la Haute Autorité de Santé mesurent précisément les résultats de cette approche, établissement par établissement, objectivant ainsi l’importance d’un parcours adapté pour réduire les complications.
Attention : Vérifiez dès la première consultation si le praticien propose plusieurs options thérapeutiques et prend le temps d’expliquer les critères de choix. Un diagnostic posé en cinq minutes sans discussion des alternatives doit vous alerter sur le niveau de personnalisation du parcours.
Innovations qui transforment le parcours orthopédique
La chirurgie orthopédique a connu une mutation profonde ces dernières années, portée par trois leviers majeurs : la chirurgie ambulatoire, les protocoles de récupération rapide après chirurgie (RAAC), et le suivi digital. Ces innovations ne relèvent plus de l’expérimentation, mais deviennent des standards de qualité dans les établissements les plus avancés.
La chirurgie ambulatoire illustre parfaitement cette évolution. De nombreuses interventions du genou et de la hanche peuvent désormais être réalisées avec un retour à domicile le jour même, sous réserve de critères d’éligibilité stricts (absence de comorbidités sévères, environnement familial sécurisant, proximité géographique de l’établissement). Ce format présente des avantages cliniques démontrés : réduction du risque d’infections nosocomiales, mobilisation précoce du patient dans son environnement habituel, récupération psychologique facilitée. L’ambulatoire impose toutefois un parcours encore plus structuré, avec une préparation pré-opératoire renforcée et un suivi post-opératoire rapproché pour détecter tout signal d’alerte.

Le protocole RAAC (Récupération Améliorée Après Chirurgie) repose sur une logique de coordination pluridisciplinaire. Concrètement, cela signifie : information préopératoire détaillée pour réduire l’anxiété, optimisation de l’analgésie pour permettre une mobilisation immédiate, nutrition adaptée, et kinésithérapie dès les premières heures post-opératoires. Les résultats cliniques de cette approche montrent une réduction significative des complications et une diminution de la durée d’hospitalisation. Le RAAC transforme le parcours d’une succession d’étapes cloisonnées en un continuum fluide où chaque acteur (anesthésiste, chirurgien, kiné, infirmière) intervient de manière synchronisée.
La troisième innovation majeure concerne le suivi digital. Des plateformes comme Orthense permettent au patient de rester en contact permanent avec son chirurgien entre les consultations physiques. Le patient peut transmettre des photos de sa cicatrisation, signaler une douleur anormale, poser des questions sur la reprise d’activité, ou recevoir des exercices de rééducation personnalisés. Cette continuité du lien thérapeutique améliore l’observance du protocole et permet une détection précoce des complications. Plutôt que d’attendre la consultation de J+30 pour signaler un problème apparu à J+15, le patient alerte immédiatement et reçoit une réponse adaptée. Cette réactivité change radicalement la qualité du parcours.
Bon à savoir : La chirurgie ambulatoire n’est pas accessible à tous les patients. Les critères d’éligibilité incluent l’absence de pathologies cardiovasculaires ou respiratoires sévères, un entourage présent les premières 48 heures, et une distance domicile-établissement inférieure à une heure. Discutez de votre éligibilité dès la consultation pré-opératoire.
Ces trois innovations convergent vers un même objectif : rendre le parcours plus efficient, plus sécurisé, et mieux adapté aux contraintes de chaque patient. Elles ne remplacent pas l’expertise clinique, mais la complètent en offrant des outils modernes au service de la personnalisation. Pour autant, leur déploiement reste inégal sur le territoire. Tous les établissements n’ont pas encore intégré ces standards, d’où l’importance de vérifier lors du choix de votre praticien s’il propose ces modalités innovantes. Pour approfondir les enjeux d’un suivi structuré dans d’autres spécialités chirurgicales, vous pouvez consulter le parcours de soins après reconstruction mammaire, qui illustre également l’importance de la coordination entre les différents acteurs.
Adapter le parcours à votre profil et vos objectifs
La personnalisation du parcours ne se décrète pas de manière abstraite. Elle se traduit concrètement par des ajustements selon le profil du patient, ses objectifs de reprise et ses contraintes spécifiques. Trois situations illustrent cette logique de différenciation.
Un sportif amateur souhaitant reprendre une activité intense (trail, ski, tennis) après une prothèse totale de genou présente des exigences particulières. Le protocole de rééducation doit intégrer une phase de renforcement musculaire avancée, un travail proprioceptif spécifique, et une reprise progressive de la sollicitation articulaire. Le délai de reprise sportive doit être évalué individuellement selon la discipline pratiquée : les activités à faible impact (natation, vélo) peuvent être reprises plus rapidement que les sports à pivot ou à impulsions (ski, running), qui nécessitent une récupération musculaire et proprioceptive complète. Votre chirurgien et votre kinésithérapeute fixeront ces étapes en fonction de votre progression réelle.
Le risque principal pour cette population est la reprise trop précoce, motivée par l’impatience ou la pression compétitive. Un suivi digital structuré permet de monitorer les exercices réalisés, de détecter les signes de sur-sollicitation, et d’ajuster le programme en temps réel. L’objectif final n’est pas seulement de permettre la reprise, mais de garantir une pratique durable sans récidive ni usure prématurée de la prothèse.
Un patient de 72 ans présentant un diabète de type 2 et une pathologie cardiovasculaire stabilisée nécessite une évaluation pré-opératoire renforcée. L’anesthésiste joue un rôle central dans cette phase, en évaluant les risques spécifiques et en adaptant la technique anesthésique. Le choix entre chirurgie et traitement conservateur devient encore plus critique : si les bénéfices attendus (réduction de la douleur, amélioration de la mobilité) sont significatifs, l’intervention se justifie malgré les risques accrus. Si les gains sont modestes, privilégier une approche conservatrice (infiltrations, adaptation du mode de vie, kinésithérapie douce) peut être plus pertinent.
Le suivi post-opératoire pour cette population exige une vigilance particulière sur les complications métaboliques et cardiovasculaires. Les consultations de contrôle doivent intégrer un monitoring des paramètres biologiques (glycémie, tension artérielle) et une coordination avec le médecin traitant. Le protocole de rééducation sera moins intense mais plus progressif, avec des objectifs adaptés (retrouver l’autonomie pour les gestes quotidiens plutôt que viser une performance sportive). Cette logique de soin impose une approche globale, dépassant le seul cadre orthopédique pour intégrer la gestion des pathologies associées.
Un artisan du bâtiment ou un professionnel de santé (infirmier, aide-soignant) confronté à une pathologie du genou ou de la hanche fait face à une problématique spécifique : la reprise d’activité professionnelle conditionne sa situation économique. Le parcours doit intégrer cette contrainte dès le diagnostic. Le choix du format (ambulatoire si éligible) et du protocole RAAC devient prioritaire pour minimiser la durée d’arrêt de travail. La rééducation sera intensifiée, avec des séances quotidiennes les premières semaines pour accélérer la récupération fonctionnelle.
La coordination avec le médecin du travail et la médecine de prévention devient indispensable. Le praticien doit évaluer les contraintes ergonomiques du poste (port de charges, station debout prolongée, marche sur terrain accidenté) et adapter les consignes de reprise. Un retour progressif, avec aménagement temporaire du poste si possible, réduit le risque de rechute. Les études montrent qu’un parcours personnalisé tenant compte de ces paramètres professionnels améliore le taux de retour effectif au travail et réduit les arrêts prolongés. Pour approfondir les critères de sélection d’un praticien capable d’intégrer ces dimensions, consultez les clés de la rééducation post-opératoire, qui détaillent les fondamentaux d’une récupération optimisée.
Quel parcours selon votre profil ?
- Si vous êtes sportif ou très actif :
Privilégiez un protocole de rééducation sport-spécifique avec renforcement musculaire avancé, coordination étroite kiné-chirurgien, et suivi digital pour monitorer la progression. Le délai de reprise sera évalué individuellement selon votre discipline.
- Si vous êtes senior avec comorbidités :
Exigez une évaluation pré-opératoire globale intégrant vos pathologies associées, une coordination avec votre médecin traitant, et un protocole de rééducation progressif adapté à vos objectifs d’autonomie quotidienne.
- Si vous avez des contraintes professionnelles fortes :
Optez pour la chirurgie ambulatoire si vous êtes éligible, un protocole RAAC pour minimiser la durée d’arrêt, et une rééducation intensive. Coordination avec la médecine du travail pour aménager le retour progressif au poste.
Vos questions sur le parcours de soins personnalisé
Vos doutes sur le parcours personnalisé
Comment savoir si mon parcours est vraiment personnalisé ?
Trois marqueurs objectifs permettent de l’évaluer. D’abord, la durée de la consultation initiale : si elle dure moins de vingt minutes sans discussion approfondie de vos objectifs et contraintes, le parcours risque d’être standardisé. Ensuite, vérifiez si le praticien vous propose plusieurs options thérapeutiques avec leurs avantages et limites respectives. Enfin, interrogez-le sur la fréquence du suivi post-opératoire et les outils de contact entre les consultations physiques. Un parcours personnalisé intègre systématiquement ces trois dimensions.
Le parcours personnalisé est-il accessible dans tous les établissements ?
La réalité du terrain montre une grande hétérogénéité. Les établissements ayant déployé des protocoles RAAC, la chirurgie ambulatoire et des plateformes de suivi digital proposent naturellement une personnalisation plus poussée. Les structures publiques saturées ont souvent moins de marge de manœuvre pour adapter finement chaque parcours. La localisation géographique joue également : les grandes métropoles (Paris, Lyon, Nice, Marseille) concentrent davantage de praticiens formés à ces approches modernes. L’important est de poser explicitement la question lors du choix de votre chirurgien.
Est-ce que la personnalisation du parcours coûte plus cher ?
Sur le plan strictement tarifaire, non. Les actes chirurgicaux et consultations sont remboursés selon les tarifs conventionnels de l’Assurance Maladie, que le parcours soit standardisé ou personnalisé. La différence se joue sur le temps médical consacré et la coordination entre acteurs, mais cela ne se traduit pas par un surcoût direct pour le patient si le praticien pratique les tarifs secteur 1. Certains chirurgiens en secteur 2 peuvent appliquer des dépassements d’honoraires, mais cela reste indépendant du degré de personnalisation. En revanche, les outils de suivi digital sont généralement inclus sans frais supplémentaires lorsque le praticien a souscrit à ces plateformes.
Combien de temps dure un parcours complet (consultation à récupération) ?
La durée totale du parcours varie significativement selon la pathologie, le type d’intervention et votre profil individuel. La phase pré-opératoire inclut les examens complémentaires (IRM, bilan sanguin), la consultation d’anesthésie obligatoire, et le délai de programmation chirurgicale. La phase post-opératoire combine l’hospitalisation (variable selon le format ambulatoire ou classique) et une rééducation active avec objectifs progressifs (récupération autonomie, reprise marche, renforcement musculaire, retour aux activités). Le suivi se poursuit sur plusieurs mois avec consultations de contrôle espacées. Votre chirurgien vous communiquera un calendrier personnalisé lors de la consultation initiale.
Le suivi digital est-il obligatoire dans un parcours personnalisé ?
Non, il ne constitue pas une obligation réglementaire, mais il représente un outil facilitateur majeur. Un parcours peut être personnalisé sans plateforme digitale, à condition que le praticien organise des consultations de contrôle rapprochées et reste joignable pour les questions urgentes. Toutefois, les études montrent que le suivi digital améliore l’observance du protocole de rééducation et permet une détection plus précoce des complications. Si vous êtes à l’aise avec les outils numériques, privilégiez un praticien proposant cette option. Si vous préférez un suivi exclusivement physique, assurez-vous que la fréquence des consultations post-opératoires soit suffisante (au minimum J+7, J+30, J+90). Pour aller plus loin sur les critères de sélection d’un praticien de confiance, vous pouvez consulter les critères d’un chirurgien de confiance, qui s’appliquent également en orthopédie.
Au-delà de ces questions, voici les points de vigilance concrets à vérifier dès maintenant pour sécuriser votre parcours :
Checklist pour sécuriser votre parcours orthopédique
- Préparez vos questions avant la première consultation : Quelles sont les alternatives à la chirurgie ? Quel est le protocole post-opératoire adapté à mon profil ? Quelle fréquence de suivi après l’intervention ?
- Vérifiez que le praticien consacre un temps suffisant à l’examen clinique et à l’explication du diagnostic lors de la première consultation
- Demandez explicitement si l’établissement propose la chirurgie ambulatoire et les protocoles RAAC pour votre pathologie
- Interrogez sur les outils de suivi digital disponibles et la fréquence des consultations physiques post-opératoires
- Conservez tous vos comptes rendus d’imagerie et bilans biologiques pour assurer la traçabilité du parcours
Plutôt que de subir un parcours standardisé inadapté à votre situation, vous disposez désormais des clés pour identifier et exiger une prise en charge vraiment personnalisée. La prochaine étape pour vous consiste à sélectionner un praticien intégrant ces critères de qualité. Posez-vous cette question pour orienter votre choix : ce chirurgien prend-il le temps de comprendre mes objectifs spécifiques, ou se contente-t-il d’appliquer un protocole générique à tous ses patients ?
⚕ Précisions médicales importantes
- Ce contenu ne remplace pas une consultation médicale personnalisée avec un chirurgien orthopédiste
- Chaque pathologie du genou ou de la hanche nécessite un diagnostic précis par imagerie et examen clinique
- Les délais et protocoles mentionnés peuvent varier selon les établissements et votre situation médicale
Risques à connaître :
- Risque d’aggravation de la pathologie si retard de prise en charge adaptée
- Risque d’échec thérapeutique si le traitement n’est pas personnalisé à votre cas
- Risque de complications post-opératoires si le suivi n’est pas rigoureux
Organisme à consulter : chirurgien orthopédiste qualifié